Tilpasning av protese
Det å få tilpasset og ta i bruk en protese tar tid. Før det kan tas mål til en protese må amputasjonsstumpen ha minst mulig hevelse og være godt formet. Det tar omtrent tre uker.
Protesetilpasningen gjøres av en ortopediingeniør tilknyttet et ortopedisk verksted. Du står fritt til å velge hvilket verksted du vil bruke.
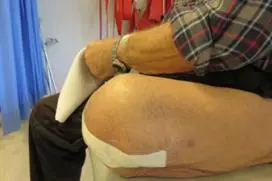
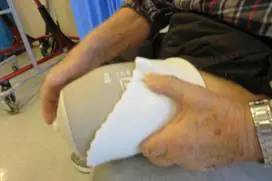
Det er viktig at du bruker lineren rett før måltagningen, slik at målingen blir så reell som mulig. Målet tas enten ved skanning av stumpen eller gipsavstøpning. Ut ifra de mål som er tatt blir det laget en protese. Denne tilpasses og justeres underveis som du prøver den ut.
Så snart protesen er klar til bruk, starter gangtrening. Dette betyr balansetrening, gangtrening inne og ute, trening i trapp og trening med forskjellige hjelpemidler. Det er viktig å ta det forsiktig i starten. Amputasjonsstumpen må venne seg til å tåle belastningen. De første gangene holder det med 10-15 minutters gange, slik at du unngår sår og irritasjon på amputasjonsstumpen. Etter hvert skal du bruke protesen lengre stunder av gangen.
Gangmønsteret ditt vil endres etter hvert som du blir trygg med protesen, og det gjør at den får økt belastning og krever justering. Du vil ha jevnlig kontakt med ortopedisk verksted i denne perioden.
Det er også viktig at du blir vant til å bruke protesen når du sitter. Pass på at du alltid har støtte under foten/hælen på protesen. Hvis du bruker rullestol må du passe på at protesen hviler på fotstøtten. Start med å sitte med protesen på i 20-30 minutter og øke gradvis.
Stell av protese
- Protesehylsen tørkes daglig med en fuktig klut. Dette for å unngå skitt og bakterier.
- Liner og strømper skal ikke oppbevares i protesehylsen. Det kan føre til vekst av bakterier.
- Unngå at protesen blir våt. Ikke dusj eller bad med den på. Dersom protesen likevel skulle bli våt så tar du av sko og strømper, og tørker alle tingene hver for seg.
Protese som ikke passer
Protesen skal være passe i størrelse. Den skal ikke være for stor eller for trang, det kan gi sår og blemmer. Amputasjonsstumpen endrer seg i størrelse over tid. Det første året endrer stumpen seg mye, og det er derfor vanlig at du får laget flere proteser.
Størrelsen på stumpen kan også variere noe i løpet av dagen og generelle vektforandringer kan påvirke størrelsen på amputasjonsstumpen. Dersom protesen er for stor kan du prøve med å bruke en tykkere stumpsokk eller bruke to sokker. Hvor mange sokker du har behov for kan variere gjennom dagen. Dersom du trenger mer enn tre tykke stumpsokker er det på tide å justere protesen. Ta da kontakt med ortopedisk verksted.
Dersom protesen er for trang, kan du prøve å ha på kun liner og sitte med benet hevet en stund. Så tar du på protesen igjen. Hvis protesen fortsatt ikke passer skal du ikke bruke den.
Det finnes ulike slags proteser og ulike slags festemetoder. Det finnes også proteser som passer til høyhælte sko. Hva som passer deg og hvilke muligheter som finnes kan du diskutere med en ortopediingeniør.
Skotøy
Vi anbefaler at du velger sko som er stødige og sitter godt på foten. Det er viktig både for bruken av protese og for den gjenværende foten. For myke sko kan føre til at du blir mer ustabil og for harde sko kan gi deg en hakkete gange.
For den gjenværende foten er det viktig at skoene ikke gir deg gnagsår. Dette er spesielt viktig for deg som har diabetes for å unngå fotsår.
Hælhøyden på skoene bør være omtrent den høyden du brukte da du fikk tilpasset protesen.